Атеросклероз почечных артерий
Атеросклероз почечных артерий – это патология с длительным течением, при которой в кровеносных сосудах, питающих почки, образуются плотные жировые отложения. Со временем они разрастаются и вызывают сужение одного или нескольких сосудов, ухудшают кровоснабжение органа. Если почки не получают достаточного количества богатой кислородом крови, правильная фильтрация отходов жизнедеятельности и выведение лишней жидкости из организма нарушаются. Без своевременного лечения заболевание приводит к повреждению почечной ткани и стойкому повышению кровяного давления.
Симптомы атеросклероза почечных артерий
Патология часто не вызывает дискомфорта, пока не разовьётся до относительно тяжёлой стадии. Лечащий врач может заподозрить сужение сосудов, если у пациента наблюдаются:
- внезапные скачки артериального давления без, казалось бы, очевидных причин;
- симптомы гипертонии, впервые возникшие в молодом возрасте – до 30 лет, или, наоборот, после 50 лет.
При прогрессировании болезни присоединяются более серьёзные проявления:
- Резистентная гипертония, при котором высокое давление не снижается стандартными препаратами или требует комбинации лекарственных средств.
- Спонтанное скопление жидкости в лёгких, кашель, кровь в мокроте, бледность кожных покровов, холодный пот, учащённый пульс.
- Уменьшение размера почки со снижением функции фильтрации на 20% и более. Сложности с оттоком мочи, головокружение, ухудшение зрения.
- Шум, похожий на свист, в проекции почечных артерий – выявляется врачом при прослушивании через стетоскоп. Звуковые феномены, в таком случае, вызывает прохождение крови через суженный сосуд.
- Повышенный уровень белка в моче, переизбыток жидкости и отёки в тканях, руках и ногах, набухание шейных вен.
- Тупые боли в поясничной области с поражённой стороны.
- Повышение температуры тела, тошнота, рвота при инфаркте почки.
- Злокачественная гипертензия – угрожающее жизни увеличение артериального давления с поражением органов-мишеней.
Возможные осложнения
- Нефросклероз.
При длительном нарушении кровоснабжения может произойти замещение поражённых участков почки рубцовой соединительной тканью с постепенным сморщиванием органа. Патология приводит к потере до 85% его функций.
Последствиями нефросклероза становятся:
- хроническая почечная недостаточность;
- железодефицитная анемия из-за прекращения выработки эритропоэтина, необходимого для созревания эритроцитов;
- нефрогенная артериальная гипертензия вследствие избыточной продукции ренина;
- остеопороз, частые переломы как результат нарушения метаболизма витамина D.
- Полная закупорка артерии.
При одностороннем развитии заболевания здоровая почка берёт на себя функции больной, поддерживает водно-электролитный баланс в организме.
При двустороннем поражении, или если вторая почка отсутствует, резко снижается выведение жидкости и натрия из крови. Развивается объём-зависимая гипертония, при которой артериальное давление растёт из-за увеличения объёма циркулирующей крови.
- Смежные патологии.
У людей с атеросклерозом часто возникают проблемы с кровообращением и накапливаются жировые бляшки в артериях, питающих сердце и ноги. Возникает ишемическая болезнь сердца и облитерирующий атеросклероз нижних конечностей. У больных также намного чаще диагностируется сахарный диабет, что лишь усугубляет сосудистые поражения.
Основные причины стеноза почечной артерии
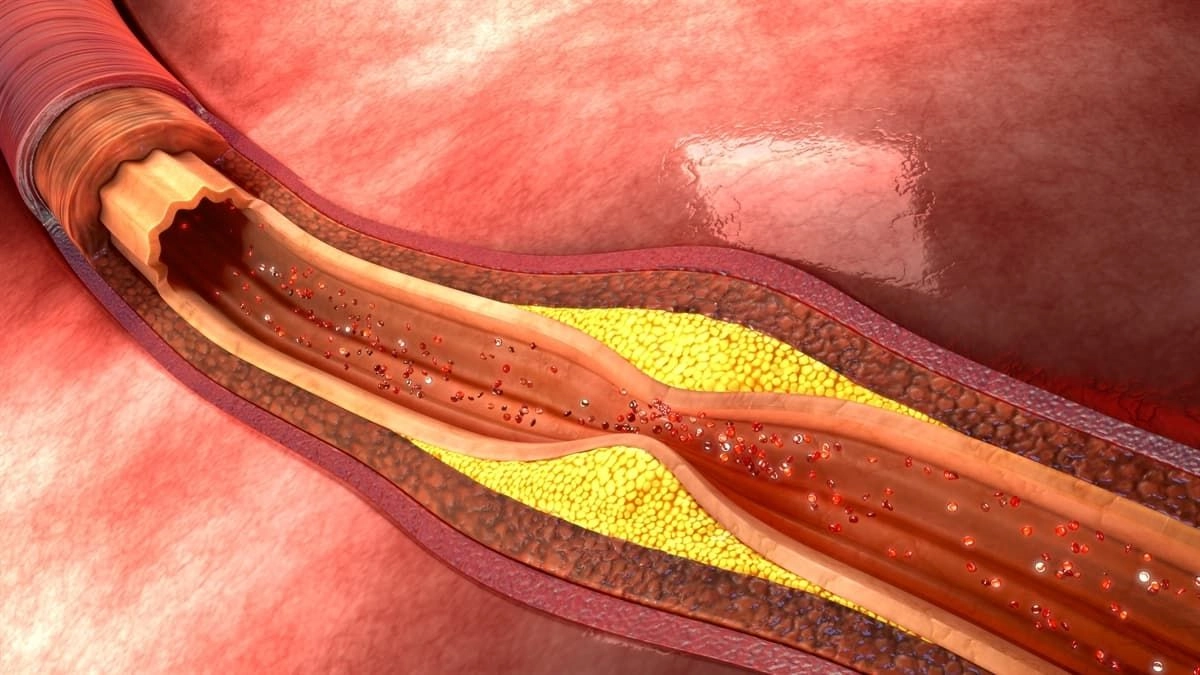
- Отложение жировых бляшек в почечных артериях.
Чаще всего возникает из-за питания продуктами с большим содержанием животных жиров. По мере увеличения отложения могут кальцинироваться и затвердевать, уменьшать приток крови к почке.
- Фиброзно-мышечная дисплазия.
Врождённая патология. Чаще встречается у женщин. Обусловлена нетипичным ростом мышц в стенке сосуда, в результате чего почечная артерия может иметь узкие участки, чередующиеся с более широкими, что придаёт ей на снимках вид бусин. При сильном сужении одна или сразу две почки не получают достаточного количества крови. Это может привести к повышению артериального давления в молодом возрасте.
К факторам риска, увеличивающим вероятность сужения артерий в почках и других частях тела, относятся:
- возраст после 65 лет;
- высокий уровень холестерина;
- атеросклероз крупных артерий, не только почечных;
- нелеченная гипертония;
- эндокринные нарушения;
- сахарный диабет и ожирение;
- семейный анамнез ранних сердечных заболеваний;
- курение и другие виды употребления табака;
- недостаток физических упражнений;
- желчнокаменная болезнь;
- нарушение свёртываемости крови;
- повышенная тревожность, недостаток сна.
Диагностика атеросклероза почечных артерий
Обычно врач использует ультразвуковое исследование почек и почечных артерий с допплерографией, чтобы проверить размер и состояние органа. Если одна или обе почки уменьшились, это может вызвать подозрение, что кровоснабжение снижено.
Для подтверждения диагноза потребуются:
- биохимические анализы крови и мочи;
- проба Реберга для оценки фильтрационной функции;
- КТ-ангиография – наиболее информативный метод, позволяющий визуализировать степень сужения артерий;
- МРТ-сканирование для получения изображений наилучшего качества;
- экскреторная урография – показывает анатомические изменения органа;
- почечная сцинтиграфия или ангиография – оценивает функциональную активность органа;
- ЭхоКГ – для выявления осложнений со стороны сердца.
Лечение стеноза почечной артерии
Варианты лечения могут различаться, в зависимости от общего состояния здоровья пациента, наличия сопутствующих патологий и тяжести поражения сосудов. Основные цели лечения:
- нормализация липидного профиля;
- контроль артериального давления;
- уменьшение системного воспаления;
- профилактика тромбообразования.
Профилактика заболевания включает:
- сбалансированную диету;
- контроль веса и уровня сахара в крови;
- выполнение регулярных посильных физических упражнений;
- обязательные ежедневные прогулки продолжительностью не менее 40 минут;
- утреннюю гимнастику;
- отказ от табака в любом виде и ограничение алкоголя;
- соблюдение режима работы и отдыха.
Рацион питания при атеросклерозе почечных артерий подбирается индивидуально для пациента. Для хорошего усвоения пищи рекомендован дробный приём пищи – 5-6 раз в день, малыми порциями по 250-300 г. Последний приём – за 3 часа до сна.
Допускаются продукты с низким содержанием животных жиров – постная говядина, индейка, белая рыба, морепродукты, цельнозерновые крупы, хлеб с отрубями, оливковое, льняное масла, авокадо, кабачки, брокколи, яблоки. Также разрешены овощи и фрукты, мёд, травяные чаи, морсы без сахара.
Необходимо свести к минимуму употребление жареных блюд, простых углеводов, жирного мяса и субпродуктов, колбас, копчёных и солёных продуктов. Предпочтительные методы приготовления пищи – варка, тушение, запекание.
При прогрессирующем течении заболевания и угрозе тромбообразования показано оперативное вмешательство. Современная сосудистая хирургия предлагает три основных метода коррекции:
- Эндоваскулярное вмешательство. Малоинвазивная процедура позволяет чрескожно выполнить ангиопластику – восстановление просвета сосуда с установкой стента.
- Эндартерэктомия. Удаление атеросклеротической бляшки через хирургический доступ. Показана при локальных поражениях. Сохраняет естественный кровоток.
- Шунтирование почечных артерий. Целью операции является создание обходного пути кровотока при протяженной закупорке артерии.
Атеросклероз почечных артерий – серьёзное заболевание, однако, с ним удаётся успешно бороться. Главное – вовремя начать лечение и соблюдать рекомендации специалистов. Даже после стентирования и шунтирования важно придерживаться здорового образа жизни, иначе проблема может вернуться.
В клинике доктора Шишонина лечение атеросклероза проходит без избытка медикаментов. Мы делаем упор на естественное восстановление организма. Подбираем схемы лечения, учитывающие особенности пациентов.
Не ждите осложнений. Запишитесь на консультацию в клинику доктора Шишонина прямо сейчас.







