Атеросклероз и холестерин
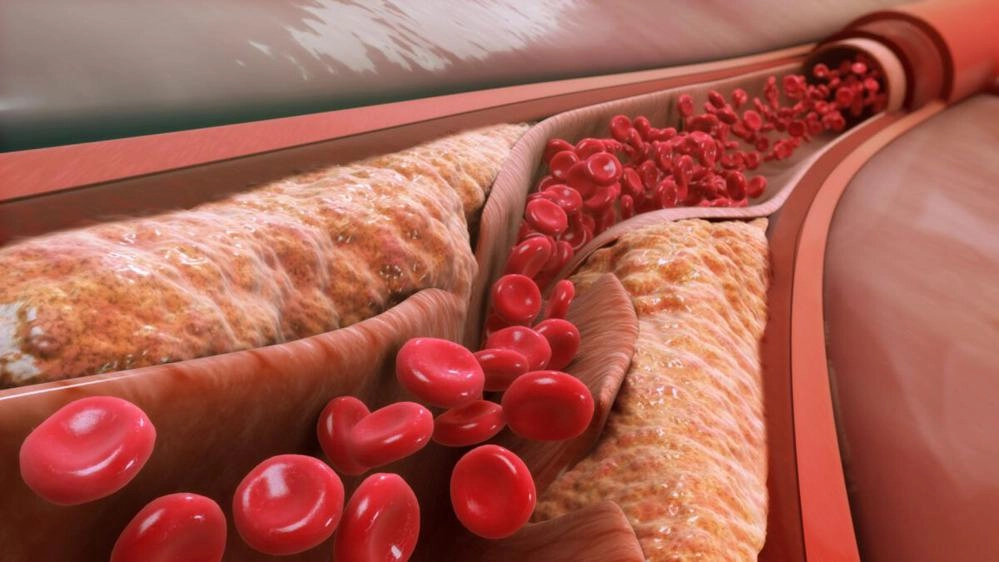
Атеросклероз – это хроническое повреждение внутреннего слоя сосудов, развивающееся в результате нарушения метаболических процессов. В крови накапливается большая концентрация «плохого» холестерина, вызывающего воспаление и ослабление стенок средних и крупных кровеносных сосудов. На них появляются выпуклости, известные как атеросклеротические бляшки.
Признаки заболевания, как правило, смазаны или полностью отсутствуют, пока не происходит сужение или закупорка артерии с прекращением доставки крови и кислорода к клеткам. В ряде случаев большая бляшка распадается на части, в результате чего перекрывается кровоток. Это может стать причиной сердечного приступа или инсульта.
Холестерин – что это? Какую роль он играет в развитии заболевания?
Холестерин (холестерол) – органический спирт, содержащийся в структурах, окружающих все клетки организма, и отделяющих их содержимое от условий внешней среды. Больше всего холестерина вырабатывается в печени – в пределах 2,5 грамм в сутки, – после чего он поступает вместе с кровью абсолютно во все внутренние органы и ткани. Лишь небольшое количество органического спирта попадает в организм с пищей – до 0,5 грамм. В норме излишки холестерина возвращаются в печень и утилизируются.
Холестерол не растворяется в физиологических жидкостях, поэтому организм «упаковывает» его в крошечные частицы с целью транспортировки. Эти частицы называются «липопротеинами» и делятся на три группы:
- Липопротеины низкой плотности (ЛПНП). Участвуют в перемещении холестерина из печени в другие органы. Накапливаются на внутренней поверхности стенок артерий, тем самым, способствуя образованию атеросклеротических бляшек. Высокая концентрация ЛПНП – основная причина сердечно-сосудистых патологий, поэтому он известен как «плохой» холестерин.
- Липопротеиды очень низкой плотности (ЛПОНП). Транспортируют жиры, из которых состоят клетки, к мышечным волокнам, накапливаются, расщепляются по мере необходимости и вырабатывают энергию.
- Липопротеины высокой плотности (ЛПВП). Перемещают холестерин из органов и тканей назад в печень. Согласно тому, что известно врачам на данный момент, высокая концентрация ЛПВП снижает вероятность болезней сердца и сосудов, в связи с этим считается «хорошим» холестерином.
Атеросклероз образуется, когда возникает повреждение эндотелия – слоя, выстилающего артерии изнутри. В повреждённые участки проникают липопротеины низкой плотности, окисляются и привлекают моноциты – кровяные клетки, которые должны уничтожить видоизменённый холестерин. Моноциты переходят в макрофаги и начинают поглощать холестерин внутри сосудов. Их количество многократно увеличивается.
Под воздействием поглощённых веществ макрофаги трансформируются в пенистые клетки. Погибая, они выделяют факторы воспаления, что приводит к омертвению тканей бляшки. Таким образом, атеросклеротическая бляшка покрывается оболочкой из плотной соединительной ткани, и внутри содержит жировое ядро.
Рост бляшек приводит к двум эффектам:
- Кальцификации и сужению просвета артерий, питающих органы. В результате возникают приступы болезненности в груди, перемежающаяся хромота, ишемические атаки.
- Разрыву и формированию тромбов с полной закупоркой сосуда. При поражении сосуда, поставляющего кровь к сердцу, наступает инфаркт. Артерии, питающей головной мозг – инсульт. Сосудов ног – острая гангрена.
Зачем вообще нужен холестерин?
Холестерин выполняет важные функции:
- Нормализация выработки гормонов.
Активно участвует в синтезе кортизола, альдостерона, тестостерона, эстрадиола, прогестерона, витамина D. Эти гормоны регулируют обмен веществ, нормальное функционирование органов иммунной, нервной, мочеполовой систем.
- Формирование молекулярных структур клеток.
Холестерол поддерживает текучесть и эластичность мембран, что играет ключевую роль в нормальной работе клеток и их ответной реакции на вирусы.
- Производство жёлчных кислот в печени.
Жёлчные кислоты способствуют расщеплению жиров на составляющие с их последующим перевариванием и всасыванием в кишечнике.
- Транспортировка липидов.
Холестерол, как органический спирт, находится в составе липопротеинов, переносящих жиры через кровь во внутренние органы и ткани.
Какое содержание холестерина в крови нормально?
Забор крови для исследования концентрации холестерина в организме производится с утра, на голодный желудок. С последнего приёма пищи до сдачи анализа должно пройти не менее 10 часов. Уровень общего холестерина (ОХС) в организме получается путём сложения концентрации липопротеинов разной плотности – низкой (ЛПНП), очень низкой (ЛПОНП) и высокой (ЛПВП).
Оптимальные значения для условно здоровых людей без хронических системных патологий: до 5,18 ммоль/л, где ниже трёх ммоль/л составляет «плохой» холестерин, чуть выше одного ммоль/л – «хороший», и ниже 1,7 ммоль/л – триглицериды.
Ключевые факторы формирования и прогрессирования атеросклероза:
- гипертония – повышенное артериальное давление повреждает внутренние поверхности стенок кровеносных сосудов, из-за чего они становятся более восприимчивыми к отложению холестерина и образованию бляшек;
- курение – снижает концентрацию ЛПВП, увеличивает концентрацию ЛПНП, играет ключевую роль в окислении холестерола и повышает вероятность тромбообразования;
- сахарный диабет – высокий уровень глюкозы также приводит к повреждению внутреннего слоя артерий и способствует окислению холестерола;
- ожирение, особенно, абдоминальное – часто сопровождается высокой концентрацией ЛПНП, триглицеридов, низкой концентрацией ЛПВП, высоким артериальным давлением и инсулинорезистентностью;
- возраст – чем старше человек, тем менее эластичными и более подверженными разрушению становятся кровеносные сосуды;
- пол – вероятность развития заболевания у лиц мужского пола выше, чем у лиц женского пола, по крайней мере, до наступления менопаузы;
- генетическая предрасположенность – сердечно-сосудистые патологии в семейном анамнезе многократно повышают риск развития и ускоренного прогрессирования атеросклероза;
- несбалансированное питание – рацион с большим содержанием насыщенных и трансжиров, холестерина и простых углеводов приводит к повышению концентрации липопротеинов низкой плотности.
Какие осложнения провоцирует заболевание?
- Инфаркт миокарда. Одно из наиболее серьёзных и распространённых осложнений. Атеросклеротические бляшки в сосудах, питающих сердце, внезапно разрываются. На месте разрыва формируется тромб, полностью блокирующий свободный кровоток, и приводящий к гибели отдельного участка сердца. Среди проявлений патологии выделяют: сильную боль в грудном отделе, одышку, общую слабость, что потенциально может стать причиной внезапной смерти.
- Ишемическая болезнь сердца (ИБС). Сужение коронарных артерий без полной блокировки ограничивает свободный кровоток, вызывает ишемию – недостаточное поступление кислорода и питательных веществ к сердечной мышце. Среди наиболее распространённых симптомов патологического состояния выделяют: стенокардию – давящее болезненное ощущение в груди при повышении физических нагрузок и в моменты стресса. Заболевание многократно повышает вероятность наступления инфаркта и сердечной недостаточности.
- Ишемия отдельных участков головного мозга. Аналогично ИБС, формирование патологических бляшек на поверхности сонных и позвоночных артерий, питающих головной мозг, становится причиной недостаточного кровоснабжения мозга. Патология сопровождается головокружениями, головными болями и мигренями, нарушениями памяти, концентрации внимания, зрения и другими неврологическими симптомами. Хронический недостаток поступления кислорода к головному мозгу повышает риск развития инсульта и деменции.
- Инсульт. Разрыв атеросклеротической бляшки в кровеносных сосудах вызывает внезапное прекращение кровоснабжения определённой области мозга, вызывая его гибель. Инсульт может стать причиной паралича, нарушений речи, зрения, координации движений и других серьёзных неврологических последствий, смерти.
- Острый тромбоз. Тромб может оторваться от стенки сосуда и с током крови попасть в близрасположенные и отдалённые участки тела, приводя к закупорке артерий и нарушению кровоснабжения органов и тканей.
- Гангрена. Нарушение кровоснабжения нижних конечностей приводит к хронической ишемии тканей с образованием незаживающих трофических язв и омертвения клеток. В тяжёлых случаях требуется ампутация части или всей конечности.
Диета при атеросклерозе
Для профилактики и лечения атеросклероза важно:
- снизить концентрацию липопротеинов низкой плотности в крови;
- контролировать риск образования тромбов;
- укрепить стенки сосудов;
- поддерживать здоровый вес тела – есть меньше, чем тратится энергии, либо добавлять физическую активность.
Принципы диеты:
- Ограничить потребление продуктов с насыщенными жирными кислотами, повышающими уровень липопротеинов низкой плотности в крови, в частности, красного мяса – говядины, свинины, баранины.
- Не употреблять молочные продукты даже с пониженным содержанием жира – сливки, сметану, цельное молоко, сливочное масло, сыры.
- Исключить субпродукты – печень, почки, мозги, яичный желток.
- Не использовать пальмовое и кокосовое масла, майонез любой степени жирности, всевозможные соусы на основе майонеза, маргарин и иные продукты, содержащие трансжиры.
- Ограничить потребление сладких напитков, конфет, выпечки и других продуктов с добавлением сахара.
- Сократить избыточное потребление соли, особенно, в составе фаст-фуда, соков и полуфабрикатов.
- Увеличить потребление моно- и полиненасыщенных жирных кислот из растительных масел, авокадо, семян льна, чиа, грецких орехов, миндаля, фундука, и жирной рыбы, например, лосося, сардин.
- Добавить в ежедневный рацион продукты с клетчаткой, чтобы снизить концентрацию общего холестерина и нормализовать работу кишечника. Потреблять красные и оранжевые овощи – тыкву, перец, морковь. Фрукты – персики, абрикосы, арбузы, яблоки. Цельнозерновые – овсяную, гречневую крупы, бурый рис. Бобовые – чечевицу, фасоль, горох.
Важно готовить пищу на пару, варить, запекать в духовке или тушить. Избегать жарки во фритюре и на гриле. Внимательно читать этикетки на продуктах, чтобы контролировать содержание насыщенных жиров, трансжиров, холестерина и сахара.
Рекомендуется проконсультироваться с лечащим врачом или диетологом, чтобы разработать индивидуальный план питания, учитывающий ваши потребности и состояние здоровья.
Скорректировать ваш каждодневный рацион и добавить физическую активность помогут специалисты клиники доктора Шишонина. Врачи проведут комплексное лечение атеросклероза без применения большого количества медикаментов и хирургических операций.







