Остеохондроз с корешковым синдромом
Остеохондроз с корешковым синдромом (радикулопатия) – это серьёзная патология, при которой дегенеративные изменения в позвоночнике приводят к сдавлению, воспалению или повреждению спинномозговых корешков. Состояние требует прицельной диагностики и своевременного лечения, так как может существенно снижать качество жизни и вызывать стойкие неврологические нарушения.
Почему возникает корешковый синдром?
Корешковый синдром, или радикулопатия – это целый комплекс проявлений, возникающих в результате сдавления спинномозговых корешков. Механизм развития патологии следующий:
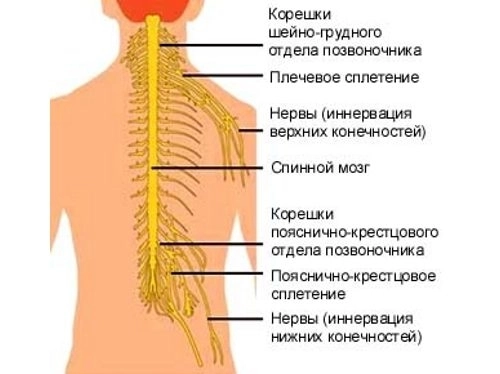
- Позвоночный столб состоит из отдельных костей – позвонков. Внутри них находится спинномозговой канал, в котором располагается спинной мозг.
- От спинного мозга через специальные боковые отверстия между соседними позвонками выходят нервные корешки. Они иннервируют различные участки тела – мышцы рук, плечевого пояса, кожу, внутренние органы, отвечая за движение, чувствительность и рефлексы.
- Любое патологическое изменение тканей, – костей, хрящей, связок, – окружающих эти отверстия, приводит к их сужению. По-научному, стенозу.
- Сужение боковых отверстий вызывает сдавление корешков, что и является прямой причиной радикулопатии.
Радикулопатия может развиться у людей разного возраста, однако, наибольшая предрасположенность наблюдается у пожилых пациентов, что связано с естественными дегенеративными процессами в позвоночнике и организме в целом.
Другие провоцирующие факторы:
- Грыжа межпозвоночного диска.
Межпозвоночные диски выполняют роль амортизаторов. При нарушении обмена веществ или травме фиброзное кольцо диска истончается, и пульпозное ядро выпячивается наружу. Если это выпячивание направлено в сторону бокового отверстия, оно напрямую сдавливает нервный корешок. Чаще всего такое происходит в поясничном отделе, хотя шейный и грудной отделы также подвержены риску.
- Остеофиты – костные разрастания.
При дегенерации диска нагрузка на позвонки возрастает. Организм пытается компенсировать нестабильность, наращивая костную ткань по краям позвонков – так образуются остеофиты. Эти костные шипы могут сужать просвет канала и травмировать корешки.
- Деформация позвонков.
Происходит при смещении позвонков относительно друг друга, ушибах, переломах, подвывихах при авариях или падениях. Постоянные значительные нагрузки на позвоночник – подъём тяжестей, вибрация, длительная работа в нефизиологичной позе, – также нарушают геометрию межпозвоночных отверстий.
- Изменения в мягких тканях.
Связки позвоночника могут уплотняться и даже окостеневать, что приводит к уменьшению пространства вокруг нервных структур с их последующей компрессией. Длительный спазм глубоких мышц спины способен сдавливать корешки, хотя и менее интенсивно, чем грыжа.
- Метаболические и системные нарушения.
Лишний вес создаёт дополнительную осевую нагрузку на позвоночник, ускоряя износ дисков. При сахарном диабете или заболеваниях щитовидной железы ухудшается питание хрящевой ткани. Дефицит кальция, витамина D, белка и избыток соли негативно сказываются на состоянии костной и хрящевой ткани. Воспалительные процессы – остеомиелит, туберкулез позвоночника, – разрушают позвонки и вызывать компрессию.
- Новообразования.
Как злокачественные, так и доброкачественные новообразования самих позвонков или окружающих тканей могут механически сдавливать корешки. Врождённые деформации позвоночника – несращение дужек, добавочные позвонки, – создают предпосылки для раннего развития стеноза.
Основные симптомы корешкового синдрома
Симптоматика зависит от того, какой именно корешок поражён. Общие клинические проявления включают:
- Интенсивный болевой синдром.
Боль носит резкий характер, воспринимается, как очаг жжения или частых прострелов. Локализуется в шейном, грудном отделах или пояснице, отдаёт в лопатку, плечо, руку вплоть до пальцев, бедро, ягодицу. Направление боли строго соответствует ходу поражённого нерва. Усиливается при резких движениях, чихании, кашле, натуживании.
- Ограничение подвижности.
Резкая боль заставляет пациента принимать вынужденное положение, например, наклонять голову или туловище в определённую сторону, сутулиться. Любая попытка повернуть шею, корпус или конечность усиливает болевые ощущения. Развивается защитный механизм – мышцы становятся «каменными», пытаясь иммобилизовать поражённый участок.
- Неврологические нарушения.
Происходит уменьшение мышечной силы. Пациент замечает, что ему трудно поднять руку, удержать даже не тяжёлый предмет. Ослабевает хватка, становится сложно писать. Появляется онемение ног, перемежающаяся хромота, чувство ползания «мурашек», покалывание в определённых зонах руки или ноги. Пациент может хуже чувствовать прикосновения или перепады температур на поражённом участке.
- Снижение рефлексов.
Врач при осмотре может отметить, что сухожильные рефлексы, например, бицепса на больной руке – слабее, чем на здоровой.
Первая помощь при корешковом синдроме (радикулопатии)
Остеохондроз с корешковым синдромом проявляется внезапной острой болью. В такой момент главное не паниковать, чтобы не навредить себе или близкому человеку ещё больше. Любое неловкое движение может усилить компрессию. Поэтому первая помощь направлена на полное обездвиживание и снятие острого воспаления.
В первую очередь, успокойте больного или успокойтесь сами. Оцените, где именно возник прострел. От этого зависит поза, в которой нужно находиться:
- Если прострел локализуется в шее или грудном отделе.
Человека необходимо усадить и обеспечить жёсткую опору для спины. Это может быть спинка стула, кресло или стена. Спина должна плотно прилегать к опоре всей плоскостью – от крестца до лопаток. Голову следует держать прямо – не запрокидывать и не наклонять вперёд. Можно слегка придержать голову руками или использовать воротник Шанца, если он есть под рукой.
В положении сидя с опорой расслабляются мышцы спины и шеи, нагрузка на позвонки уменьшается, что снижает давление на корешок.
- Если прострел находится в пояснице.
Пациента нужно уложить на живот на твёрдую, ровную поверхность – пол, кушетку. Мягкий диван или кровать не подойдут, так как тело будет прогибаться.
Под живот на уровне таза необходимо подложить свёрнутое валиком полотенце или небольшую подушку. Это позволит немного раскрыть межпозвоночные промежутки в пояснице. Голову следует повернуть на бок, руки – согнуть в локтях и расположить комфортно.
Если пациенту легче лежать на спине, можно уложить его на спину, но под колени обязательно подложить высокий валик или подушку, чтобы ноги были согнуты в тазобедренных и коленных суставах. Это снимает натяжение седалищного нерва.
Для облегчения боли:
- Приложите к самому болезненному месту в область шеи, лопатки или поясницы лёд или любой холодный предмет – бутылку с ледяной водой, пакет замороженных овощей из морозилки. Лёд всегда нужно заворачивать в тонкое полотенце или ткань, чтобы не обжечь кожу.
- Держать холод нужно 10-15 минут, затем сделать перерыв на 30 минут. По необходимости повторить. Холодный компресс сужает сосуды, уменьшает отёк тканей вокруг нерва и действует, как местное обезболивающее, замедляя проведение болевого импульса.
- При отсутствии у пациента аллергии можно дать нестероидный противовоспалительный препарат (НПВС). Подойдут средства на основе ибупрофена, диклофенака или кеторолака в таблетках.
Категорические запреты при оказании первой помощи:
- Массаж и растирания больного места. В остром периоде – первые 24-48 часов, – эти методы усиливают отёк и воспаление. Массаж полезен лишь на этапе реабилитации.
- Согревающие мази, горчичники, перцовые пластыри, горячие ванны. Тепло усиливает приток крови и, как следствие, отёк воспалённого корешка. Боль становишься сильнее.
- Самостоятельные вправления позвонков, активные движения головой, поясницей, наклоны, чтобы снизить боль. Нельзя дёргать пострадавшего, пытаясь усадить поудобнее – делать это нужно плавно и с поддержкой.
- Физические нагрузки, подъём тяжестей, резкие движения.
Когда нужно срочно вызывать скорую помощь?
В большинстве случаев боль при корешковом синдроме удаётся снять описанными выше мерами и последующим визитом к врачу. Но есть ситуации, требующие немедленного вызова скорой помощи:
- боль невыносима, не купируется таблетками;
- появилась резкая слабость в ноге или руке, конечность «отказывает», не слушается;
- возникло онемение в паховой области при поясничном простреле – признак опасного синдрома «конского хвоста»;
- нарушилось мочеиспускание или дефекация – задержка или недержание;
- прострел в груди сопровождается чувством нехватки воздуха, нарушением ритма сердца.
Комплексная диагностика остеохондроза с корешковым синдромом
Прежде чем запускать естественные механизмы восстановления организма, необходимо досконально понять, что именно происходит с позвоночником, и где скрыта первопричина боли или дискомфорта. Для этого проводятся:
- консультация и неврологический осмотр;
- инструментальная диагностика;
- лабораторные исследования.
Первичный приём специалиста
Врач подробно расспрашивает пациента о том, когда появились первые симптомы, как давно беспокоит боль, что её усиливает – повороты головы, наклоны, долгое сидение, кашель. Также узнаёт, что приносит облегчение.
Важно рассказать обо всех ощущениях, даже о тех, которые кажутся не связанными с позвоночником, например, о частых головокружениях, скачках давления, коме в горле, онемении пальцев рук и ног.
После сбора анамнеза специалист оценивает:
- осанку, симметричность плеч и лопаток, наличие и точную локализацию болезненных мышечных уплотнений и спазмированных участков путём прощупывания шейно-воротниковой зоны и спины;
- неврологический статус – врач проверяет сухожильные рефлексы лёгким постукиванием неврологическим молоточком по локтю или под коленом, чтобы увидеть, насколько быстро и полно нерв проводит сигнал;
- мышечный тонус и силу – доктор просит с усилием сжать его пальцы или сопротивляться движению, чтобы выявить скрытую слабость;
- участки онемения или, наоборот, повышенной чувствительности на коже рук, ног, спины, шеи или головы посредством лёгких прикосновений иголочкой.
Осмотр помогает врачу предположить, на каком уровне позвоночника возникла проблема, и какой именно корешок или сосуд задействованы.
Инструментальная диагностика
Чтобы подтвердить предположения специалиста и точно определить локализацию поражения, назначаются:
- Рентгенография. Это базовый метод первичной диагностики для оценки костных структур позвоночника, показывающий нарушения осанки – сколиоз, кифоз, – и снижение высоты межпозвоночных дисков, как верный признак остеохондроза. Также оказывается полезным при наличии костных разрастаний, смещении позвонков, переломах.
- Магнитно-резонансная томография (МРТ). Самый информативный способ визуализации осложнений остеохондроза, точного размера протрузий и грыж межпозвоночных дисков, актуального состояния спинного мозга, сдавления нервных корешков и спинномозгового канала.
- Компьютерная томография (КТ). Это рентгеновские послойные снимки высокого разрешения, детально отражающие костные структуры, сложные повреждения и состояния позвонков после травм.
- Ультразвуковое исследование (УЗИ) сосудов шеи. Методика, позволяющая оценить кровоток, выявить сужение сосудов и понять, связаны ли с этим головокружения и скачки давления.
Лабораторные анализы
Хотя анализы крови напрямую не показывают грыжу, они необходимы, чтобы исключить другие заболевания, которые могут маскироваться под остеохондроз, или выявить причины, ускоряющие его развитие. Врач может назначить клинический и биохимический анализы крови для:
- выявления признаков воспаления – повышение СОЭ, С-реактивного белка;
- оценки состояния обмена веществ – уровня кальция, фосфора, мочевой кислоты, что важно при подозрении на инфекционный артрит или остеопороз;
- изучения функции щитовидной железы, так как гормональный дисбаланс может влиять на обмен веществ в костной и хрящевой тканях.
В сложных диагностических случаях, когда стандартные методы не дают полной картины, могут применяться более узкие исследования:
- Миелография – рентгенологическое исследование с введением контрастного вещества в спинномозговой канал. Помогает оценить проходимость канала и степень сдавления спинного мозга и корешков. Назначается строго перед возможным хирургическим вмешательством.
- Электромиография (ЭМГ) – анализирует электрическую активность мышц и скорость прохождения сигнала по нервам. Позволяет объективно подтвердить наличие и степень повреждения нервных волокон. Также отличить корешковый синдром от туннельных нейропатий, например, синдрома запястного канала.
Почему важна комплексная диагностика корешкового синдрома?
В клинике доктора Шишонина врачи не лечат просто боль в спине или конечностях. Наши специалисты помогают устранить причину корешкого синдрома. Для этого собирают воедино данные осмотра, МРТ, УЗИ и анализов, чтобы понять, что является источником неприятных симптомов, и существует ли угроза для спинного мозга.
Только после этого разрабатывают индивидуальную программу восстановления, которая позволяет добиться долговременного результата без операций и тяжёлых лекарств, опираясь на ресурсы самого организма.
Лечение радикулопатии в клинике доктора Шишонина
В подавляющем большинстве радикулопатия хорошо поддаётся лечению без операций, особенно, если диагностика была проведена своевременно. Тактика терапии всегда строится индивидуально:
- В период обострения.
Когда нерв защемлён и воспалён, сначала необходимо убрать острую боль, чтобы вернуть пациенту возможность нормально двигаться. Этот этап чаще всего требует медикаментозной поддержки, однако, она применяется точечно и ограниченно. Назначаются обезболивающие и противовоспалительные (НПВС) в виде уколов для быстрого эффекта, таблеток или мазей – на более поздних сроках.
При корешковом синдроме мышцы вокруг поражённого отдела рефлекторно сжимаются, пытаясь защитить позвоночник. Но этот спазм лишь усиливает боль и нарушает кровоток. Миорелаксанты расслабляют мышцы.
Чтобы снять отёк и улучшить питание пострадавшего нерва, прописываются препараты, улучшающие микроциркуляцию крови и венозный отток. Также витамины группы B, хондропротекторы, антидепрессанты – в редких случаях.
- После купирования боли.
На данном этапе важно восстановить функции позвоночника, укрепить мышечный корсет, который будет держать позвонки в правильном положении, и убрать оставшиеся мышечные зажимы. Именно на этой стадии применяются безоперационные методики, направленные на запуск естественных процессов реабилитации организма:
- лечебная физкультура (ЛФК) и кинезиотерапия;
- лечебный массаж, улучшающий лимфоотток и нормализующий тонус мышц;
- тракционная терапия – вытяжение позвоночника в сложных ситуациях, когда нужно увеличить расстояние между позвонками и, тем самым, снизить давление на защемлённый корешок;
- физиотерапевтические процедуры – помогают закрепить эффект от упражнений и массажа, ускорить восстановление тканей и продлить ремиссию.
Образ жизни и диета во время лечения
Лечение будет намного эффективнее, если помочь своему организму изнутри. Для этого рекомендуется:
- Ограничить употребление соли, так как её избыток задерживает жидкость в организме, что может усилить отёк тканей вокруг нерва. Кроме того, соль вымывает кальций из костей. Старайтесь не досаливать готовую пищу, исключите соленья, копчёности и чипсы.
- Употребляйте нежирное мясо, рыбу, творог, яйца. Белок – строительный материал для мышц и хрящей. Для восполнения дефицита кальция употребляйте кисломолочные продукты, миндаль, кунжут, листовую зелень. Чтобы получить омега-3 – растительные масла и рыбу.
- Пейте достаточно чистой воды – она необходима для эластичности межпозвоночных дисков.
Хирургическое лечение при остеохондрозе с радикулопатией
Хирургическое вмешательство рассматривается только в случае неэффективности всего комплекса консервативных методов или при угрожающих здоровью и жизни симптомах. Операции могут быть разными:
- дискэктомия – удаление части или всего повреждённого межпозвоночного диска, который давит на нерв;
- микродискэктомия – аналогичная процедура, выполняемая через микроразрез с помощью микроскопа;
- удаление грыжи диска, опухолей или остеофитов, если они являются причиной сдавления;
- стабилизирующие операции – фиксация позвонков специальными конструкциями.
После операции обязательно следует длительный период реабилитации, где ЛФК и физиотерапия помогают вернуться к полноценной жизни.
Помните, остеохондроз с корешковым синдромом – это сигнал организма о том, что пора обратить внимание на состояние позвоночника. Своевременная диагностика, грамотное комплексное лечение с акцентом на немедикаментозные методы в клинике доктора Шишонина и последующая профилактика позволяют надолго забыть о боли, снова вернуться к активной жизни.