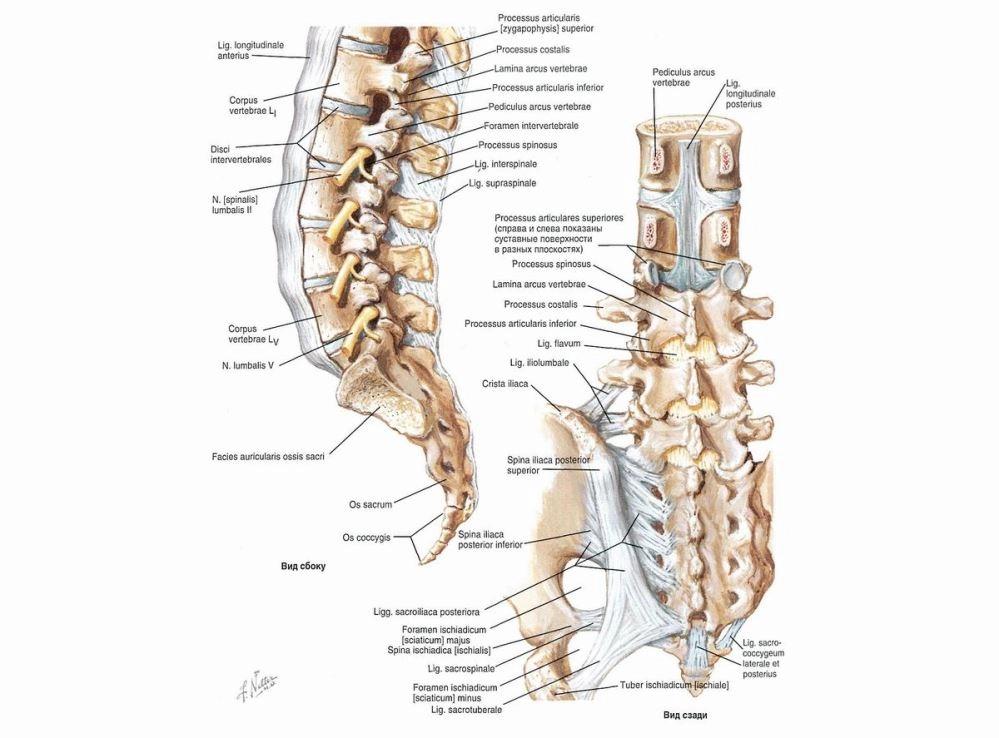
Остеохондроз крестцового отдела
Патология, которую в обиходе называют «крестцовым остеохондрозом» – это дегенеративно-дистрофические изменения, затрагивающие пояснично-крестцовый переход. Характеризуется заболевание поражением диска между последним поясничным позвонком L5 и первым крестцовым S1. Именно этот уровень – L5-S1, – является наиболее частым местом развития грыж и протрузий. Своевременное лечение помогает избежать осложнений и сохранить качество жизни.
Что происходит при остеохондрозе пояснично-крестцового отдела?
- Межпозвонковый диск теряет воду, становится менее эластичным.
- Фиброзное кольцо – наружная оболочка диска, – истончается. На его поверхности появляются микротрещины.
- Снижается амортизационная способность позвоночника.
- При прогрессировании возможно формирование протрузии – выпячивания содержимого диска. Также повышается риск образования грыжи – полного выхода пульпозного ядра, приводящего к сдавлению нервных корешков.
Почему пояснично-крестцовый отдел особенно уязвим?
На пояснично-крестцовый переход приходится максимальная нагрузка при подъёме тяжестей, длительном сидении, наклонах. Он участвует в распределении веса между позвоночником и тазом. Это самая подвижная зона в нижней части позвоночника, что создаёт благоприятные условия для дегенеративных изменений.
Факторы риска:
- Возраст. Естественная дистрофия дисков начинается после 30 лет и прогрессирует с возрастом. К 60 годам патология обнаруживается практически у всех на МРТ.
- Наследственность и генетическая предрасположенность к ранней дегенерации дисков. Преимущественно это касается полиморфизмов генов коллагена и агрекана – белка, который играет важную роль в структуре хрящевой ткани.
- Пол. Мужчины болеют чаще и тяжелее, что связано с большими физическими нагрузками и особенностями соединительной ткани.
- Сакрализация L5. Пояснично-крестцовый переходной позвонок L5 вместо того, чтобы оставаться подвижным, прирастает к крестцу. Позвонков в пояснице становится 4. Данная особенность – врождённая.
- Люмбализация S1. Встречается, если первый крестцовый позвонок отделяется от крестца и начинает вести себя как лишний, шестой поясничный.
- Спондилолиз. Это незаросший дефект в дуге позвонка – врождённый или приобретённый в результате нагрузки. Сама по себе особенность часто не беспокоит, однако, при сильных нагрузках, прыжках, подъёме тяжестей трещина может превратиться в настоящий перелом.
Основные симптомы – на что обратить внимание?
Ранние стадии:
- слабая боль, дискомфорт, скованность, жжение, покалывание, онемение внизу спины;
- утром трудно разогнуться после сна;
- при долгом сидении начинает ныть в крестце;
- иногда простреливает ногу или бегают мурашки по ягодице.
Поздние стадии:
- мышцы поясницы «каменеют», любое движение отзывается болью;
- онемение ног – может локализоваться в пятке, наружном крае стопы или всей голени, ощущение аналогично тому, будто пациент отлежал ногу;
- нарушение иннервации и чувствительности в промежности, проблемы с либидо из-за поражения крестцовых нервов, которые отвечают за работу мочевого пузыря, кишечника и половых органов;
- внезапная резкая боль в пояснице с иррадиацией в ногу.
Диагностика остеохондроза пояснично-крестцового отдела
- Первичный приём невролога.
Сначала врач уточняет жалобы и проверяет рефлексы, чувствительность ног, мышечную силу – это простые тесты молоточком и иголкой. Смотрит, как пациент стоит, ходит, наклоняется. Анализирует, не ослабли ли мышцы ног.
- МРТ пояснично-крестцового отдела – самый важный метод исследования.
Показывает протрузии, грыжи, дегенеративные изменения, разрывы фиброзного кольца. Отображает травматические повреждения позвонков – трещины, переломы, остеофиты, воспаление. Выявляет компрессию, отёк, ишемию, травматическое повреждение спинного мозга. Показывает разрывы и растяжения мышечной ткани и связок. При компрессионных переломах визуализирует состояние спинного мозга и степень сдавления нервных структур.
При новообразованиях МРТ помогает обнаружить опухоль – первичную или метастатическую на ранних стадиях. Определить её точные размеры и локализацию. Оценить взаимодействие новообразования с окружающими тканями. Отличить доброкачественное образование от злокачественного с контрастированием.
При спондилите, спондилодисците, анкилозирующем спондилите (болезни Бехтерева) МРТ показывает степень поражения тканей, точное расположение воспалительного очага, наличие абсцессов или отёка костного мозга.
Для диагностики сосудистых патологий – гемангиомы позвонков, артериовенозных мальформаций, нарушения кровотока, – требуется МР-ангиография с контрастным усилением.
- Дополнительные методы.
В зависимости от ситуации, специалист назначает:
- обычный рентген или КТ – показывают костные структуры позвоночника и таза, высоту дисков, смещения позвонков;
- электронейрографию – исследование проводимости сигналов по нервам;
- общий и биохимический анализы крови и мочи – нужны, чтобы исключить воспаление крестцово-подвздошного сочленения, болезнь Бехтерева, опухоли или дефицит кальция.
Лечение остеохондроза пояснично-крестцового отдела
Лечение остеохондроза пояснично-крестцового отдела должно быть комплексным и индивидуализированным. Основные цели терапии:
- устранение или значительное уменьшение болевого синдрома;
- снятие спазма мышц, идущих вдоль позвоночника;
- купирование воспаления вокруг нервных корешков;
- восстановление объёма движений и нормальной биомеханики позвоночника;
- профилактика рецидивов.
Для эффективной помощи пациенту назначаются:
- Медикаментозная терапия.
Составляет основу лечения в остром периоде. При умеренной и сильной боли коротким курсом прописываются НПВП (нестероидные противовоспалительные препараты). При выраженном мышечном спазме – миорелаксанты. Для улучшения восстановления нервной ткани применяются витамины группы B. При наличии прострелов, жжения, онемения – препараты при нейропатической боли. Как дополнение к системной терапии могут использоваться местно пластыри с лидокаином, мази с НПВП.
- Лечебная физкультура (ЛФК).
ЛФК является основой лечения остеохондроза вне периодов обострения. Она позволяет укрепить мышечный корсет, поддерживающий позвоночник, улучшить питание межпозвонковых дисков из окружающих мышц. Нормализовать обмен веществ в тканях позвоночника. Исправить осанку и повысить гибкость позвоночника, сформировать правильный двигательный стереотип.
ЛФК необходимо проводить с инструктором, особенно, на начальном этапе. Неправильные упражнения могут усилить боль и ускорить прогрессирование грыжи.
- Массаж.
Курсы классического лечебного массажа эффективны для снятия скованности и напряжения мышц, улучшения кровообращения в поясничной области, расслабления спазмированных мышечных групп.
Массаж должен выполнять опытный специалист, имеющий опыт работы с пациентами с остеохондрозом. Воздействие непосредственно на область острой грыжи опасно – может существенно навредить.
- Физиотерапия в период восстановления.
Физиотерапевтические методы применяются преимущественно в подострой и хронической стадиях, после стихания острых болей. Они не лечат причину, однако, помогают уменьшить остаточную боль, улучшить микроциркуляцию, расслабить мышцы.
- Гидромассаж.
Воздействие водой под давлением на поясничную область улучшает кровообращение, повышает тонус мышечных тканей и оказывает мягкое расслабляющее действие. Не применяется в остром периоде. Процедура полезна в составе комплексного подхода. Как правило, проводится в санаторно-курортном учреждении.
- Мануальная терапия.
Мануальная терапия выполняется только по строгим показаниям опытным специалистом по запатентованной программе. Позволяет восстановить подвижность в межпозвонковых суставах, снять функциональные блоки, улучшить циркуляцию лимфы и венозного оттока.
Противопоказания к процедуре:
- секвестрированная грыжа диска;
- нестабильность позвоночника;
- острый воспалительный процесс;
- компрессия спинного мозга.
- Хирургическое лечение.
Оперативное вмешательство требуется редко. В зависимости от ситуации, осуществляются микродискэктомия, эндоскопическое удаление грыжи, ламинэктомия.
Абсолютные показания к операции:
- онемение в промежности, задержка мочи, слабость в обеих ногах;
- нарастающая слабость в одной ноге, несмотря на консервативное лечение;
- свободный фрагмент диска в позвоночном канале;
- стеноз позвоночного канала с выраженной компрессией нервных структур.
Не занимайтесь самолечением. При острой боли в пояснице с иррадиацией в ногу обратитесь к неврологу и сделайте МРТ.
Профилактика остеохондроза пояснично-крестцового отдела
Профилактика остеохондроза делится на первичную с предотвращением развития заболевания у здоровых, и вторичную – с профилактикой обострений и осложнений у уже больных пациентов.
Факторы риска развития остеохондроза, на которые реально повлиять:
- Малоподвижный образ жизни – при слабом мышечном корсете вся нагрузка приходится на диски. Необходима ежедневная умеренная физическая нагрузка в зале или дома, ходьба на дорожке или на свежем воздухе, плавание.
- Избыточный вес. Каждый лишний кг увеличивает нагрузку на поясницу на 3-5 кг при наклонах и ходьбе. Назначается контроль веса, сбалансированное питание с достаточным количеством белка, кальция и витамина D, витаминов группы B, питьё чистой воды – 1,5-2 л в день.
- Курение – вызывает сужение сосудов в тканях, что ухудшает питания дисков. Они не имеют собственных сосудов и питаются диффузно. Рекомендован полный отказ от курения.
- Неправильная эргономика. Длительное сидение в неудобной позе повышает внутридисковое давление. Необходима организация рабочего места – стул с поддержкой поясничного отдела, положение стоп полностью на полу или на подставке, колени ниже или на уровне тазобедренных суставов, экран монитора на уровне глаз. При сидячей работе нужно каждые 30-40 минут вставать, разминаться, ходить 1-2 минуты.
- Техника пробуждения. Вставание с постели лучше выполнять, сначала повернувшись на бок. Далее – опустить ноги, подняться руками. Не следует вставить рывком через прямую спину.
- Неправильный подъём и ношение тяжестей – основная причина острых прострелов. Важно соблюдать технику правильного подъёма и переноса тяжестей – подойти вплотную к грузу, присесть, держа спину прямо. Взять груз двумя руками, подниматься за счёт ног – не спины. Держать груз близко к телу. Категорически запрещено наклоняться с прямыми ногами, поднимать тяжести с согнутой спиной, поворачивать туловище с грузом в руках, либо поднимать груз выше уровня пояса. При ношении сумки нужно чередовать плечи, либо использовать рюкзак.
Что вредно при остеохондрозе:
- бег по асфальту, прыжки на батуте из-за ударной нагрузки на позвоночник;
- тяжёлая атлетика, пауэрлифтинг – вызывают чрезмерную осевую нагрузку.
- контактные травматические виды спорта – борьба, футбол, хоккей повышают риск травм и резких движений.
Регулярное наблюдение у врача
Частота визитов к неврологу у пациентов без симптомов – 1 раз в год при наличии факторов риска. У больных с редкими обострениями, например, пару раз в год, визиты лучше совершать 1 раз в 6 месяцев. С хронической болью или частыми обострениями – по необходимости.
Инвалидизация при остеохондрозе наступает только при развитии осложнений, таких, как крупные грыжи диска с компрессией корешка, стеноз позвоночного канала, синдром конского хвоста. Системная работа над образом жизни, регулярные тренировки и занятия лечебной физкультурой, контроль веса, отказ от курения и правильная эргономика значительно снижают риск обострений и замедляют прогрессирование заболевания.
Если вы наблюдаете у себя симптомы остеохондроза пояснично-крестцового отдела, запишитесь на консультацию врача в нашу клинику. Мы проведём полное обследование и предложим индивидуальную схему лечения.